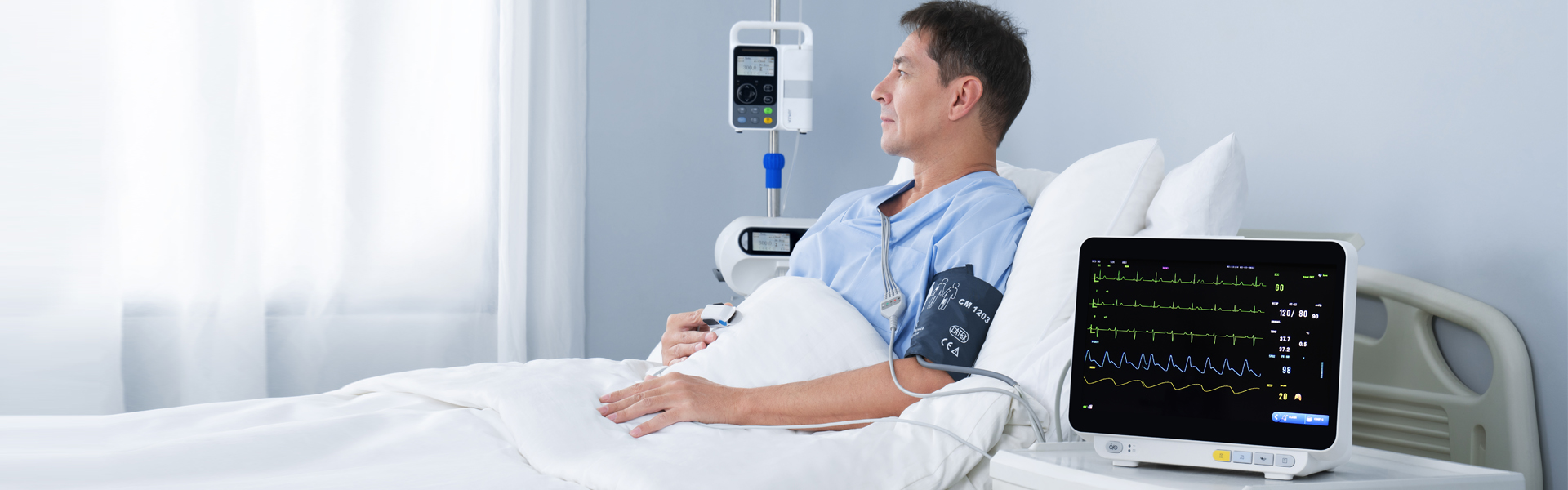
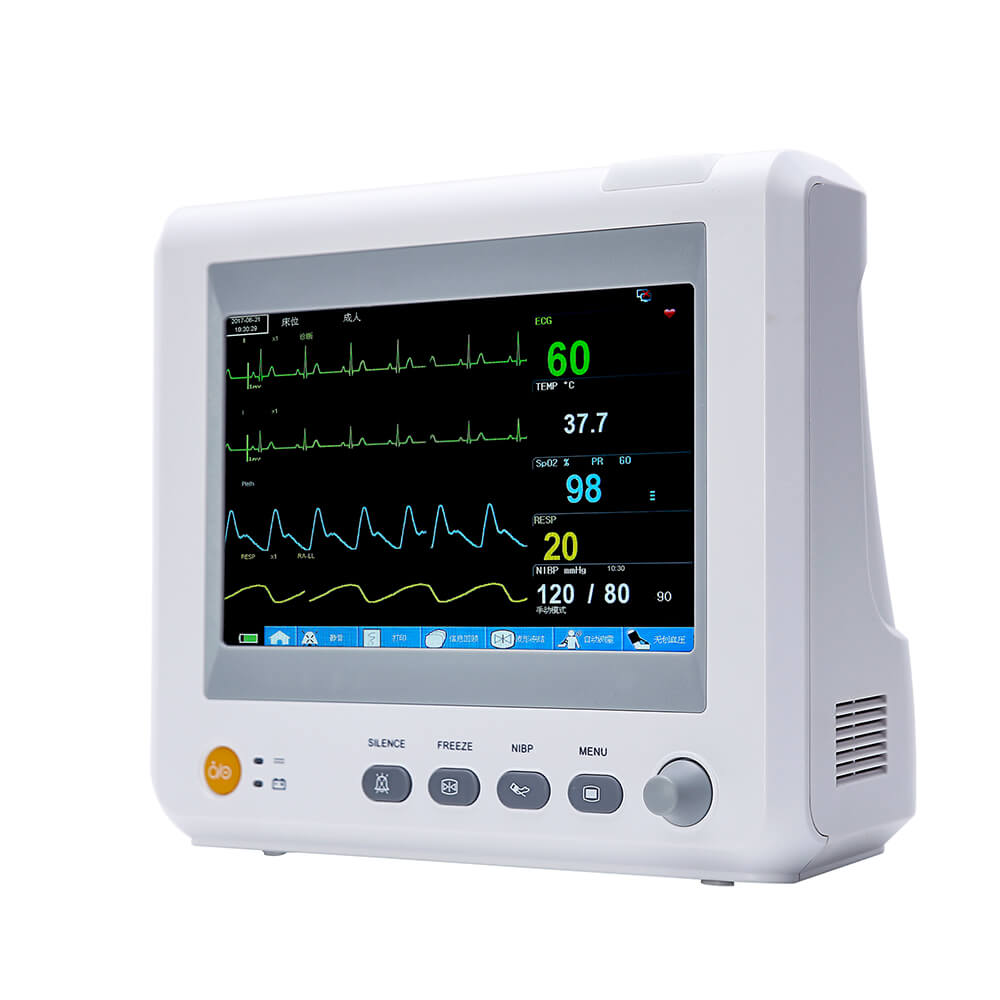
Daudzparametru pacients monitors (monitoru klasifikācija) var sniegt tiešu klīnisko informāciju un dažādusdzīvības pazīmes pacientu uzraudzības un pacientu glābšanas parametri. Asaskaņā ar monitoru izmantošanu slimnīcās, wmēs esam iemācījušies, kaeKatra klīniskā nodaļa nevar izmantot monitoru īpašiem mērķiem. Jo īpaši jaunais operators daudz nezina par monitoru, kā rezultātā rodas daudzas problēmas monitora lietošanā un nevar pilnībā izmantot instrumenta funkcijas.Jonkera akcijastaslietošana un darbības principsdaudzparametru monitors ikvienam.
Pacienta monitors var noteikt dažas svarīgas dzīvībai svarīgas funkcijas.zīmes pacientu parametrus reāllaikā, nepārtraukti un ilgstoši, kam ir svarīga klīniskā vērtība. Bet arī pārnēsājama mobila, transportlīdzeklī uzstādīta lietošana ievērojami uzlabo lietošanas biežumu. Pašlaikdaudzparametru Pacientu monitors ir samērā izplatīts, un tā galvenās funkcijas ietver EKG, asinsspiediena, temperatūras, elpošanas mērījumus,SpO2, ETCO2, IBP, sirds izsviede utt.
1. Monitora pamatstruktūra
Monitors parasti sastāv no fiziska moduļa, kas satur dažādus sensorus un iebūvētu datorsistēmu. Visu veidu fizioloģiskos signālus sensori pārveido elektriskos signālos un pēc tam nosūta uz datoru attēlošanai, glabāšanai un pārvaldībai pēc iepriekšējas pastiprināšanas. Daudzfunkcionāls parametru visaptverošs monitors var uzraudzīt EKG, elpošanu, temperatūru, asinsspiedienu,SpO2 un citus parametrus vienlaikus.
Modulārs pacienta monitorsparasti izmanto intensīvajā terapijā. Tie sastāv no atsevišķiem, atdalāmiem fizioloģisko parametru moduļiem un monitoru resursdatoriem, un atbilstoši prasībām var sastāvēt no dažādiem moduļiem, lai izpildītu īpašas prasības.
2. The lietošana un darbības principsdaudzparametru monitors
(1) Elpošanas ceļu aprūpe
Lielākā daļa elpošanas mērījumudaudzparametrupacienta monitorsIzmantojiet krūškurvja pretestības metodi. Cilvēka ķermeņa krūškurvja kustības elpošanas procesā izraisa ķermeņa pretestības izmaiņas, kas ir 0,1 ω ~ 3 ω, ko sauc par elpošanas pretestību.
Monitors parasti uztver elpošanas pretestības izmaiņu signālus vienā un tajā pašā elektrodā, injicējot drošu strāvu no 0,5 līdz 5 mA ar sinusoidālu nesējfrekvenci no 10 līdz 100 kHz caur diviem elektrodiem. EKG svins. Elpošanas dinamisko viļņu formu var aprakstīt ar elpošanas impedances variāciju, un var iegūt elpošanas ātruma parametrus.
Krūškurvja kustības un ķermeņa neelpošanas kustības izraisīs izmaiņas ķermeņa pretestībā. Ja šādu izmaiņu frekvence ir tāda pati kā elpošanas kanāla pastiprinātāja frekvenču josla, monitoram ir grūti noteikt, kurš ir normāls elpošanas signāls un kurš ir kustību traucējumu signāls. Tā rezultātā elpošanas ātruma mērījumi var būt neprecīzi, ja pacientam ir spēcīgas un nepārtrauktas fiziskas kustības.
(2) Invazīva asinsspiediena (IBP) kontrole
Dažās nopietnās operācijās asinsspiediena kontrolei reāllaikā ir ļoti svarīga klīniskā vērtība, tāpēc tās sasniegšanai ir jāizmanto invazīva asinsspiediena kontroles tehnoloģija. Princips ir šāds: vispirms katetrs tiek implantēts mērīšanas vietas asinsvados caur punkciju. Katetra ārējā atvere ir tieši savienota ar spiediena sensoru, un katetrā tiek ievadīts fizioloģiskais šķīdums.
Šķidruma spiediena pārneses funkcijas dēļ intravaskulārais spiediens tiks pārnests uz ārējo spiediena sensoru caur šķidrumu katetrā. Tādējādi var iegūt asinsvados esošo spiediena izmaiņu dinamisko viļņu formu. Sistolisko spiedienu, diastolisko spiedienu un vidējo spiedienu var iegūt, izmantojot īpašas aprēķina metodes.
Jāpievērš uzmanība invazīvai asinsspiediena mērīšanai: monitoringa sākumā instruments vispirms jāiestata uz nulli; monitoringa procesa laikā spiediena sensors vienmēr jātur sirds līmenī. Lai novērstu katetra sarecēšanu, katetrs jāskalo ar nepārtrauktām heparīna fizioloģiskā šķīduma injekcijām, kas kustības dēļ var kustēties vai izkļūt. Tāpēc katetrs stingri jānostiprina un rūpīgi jāpārbauda, un nepieciešamības gadījumā jāveic korekcijas.
(3) Temperatūras kontrole
Termistoru ar negatīvu temperatūras koeficientu parasti izmanto kā temperatūras sensoru monitoru temperatūras mērīšanai. Parastie monitori nodrošina vienu ķermeņa temperatūras mērījumu, bet augstas klases instrumenti nodrošina divas ķermeņa temperatūras. Ķermeņa temperatūras zondes tiek iedalītas arī ķermeņa virsmas zondēs un ķermeņa dobuma zondēs, kuras attiecīgi izmanto ķermeņa virsmas un dobuma temperatūras uzraudzībai.
Mērīšanas laikā operators var ievietot temperatūras zondi jebkurā pacienta ķermeņa daļā atbilstoši vajadzībām. Tā kā dažādām cilvēka ķermeņa daļām ir atšķirīga temperatūra, monitora izmērītā temperatūra ir tās pacienta ķermeņa daļas temperatūras vērtība, kurā ievietota zonde, un tā var atšķirties no mutes vai paduses temperatūras vērtības.
WVeicot temperatūras mērījumus, rodas termiskā līdzsvara problēma starp izmērīto pacienta ķermeņa daļu un sensoru zondē, tas ir, kad zonde tiek ievietota pirmo reizi, jo sensors vēl nav pilnībā līdzsvarots ar cilvēka ķermeņa temperatūru. Tāpēc šajā brīdī redzamā temperatūra nav reālā ķermeņa temperatūra, un tai ir jāsasniedz noteikts laiks, lai sasniegtu termisko līdzsvaru, pirms faktiskā temperatūra var tikt patiesi atspoguļota. Tāpat jāuzmanās, lai starp sensoru un ķermeņa virsmu tiktu uzturēts uzticams kontakts. Ja starp sensoru un ādu ir atstarpe, mērījuma vērtība var būt pārāk zema.
(4) EKG monitorēšana
Miokarda "uzbudināmo šūnu" elektroķīmiskā aktivitāte izraisa miokarda elektrisko uzbudinājumu. Izraisa sirds mehānisku saraušanos. Šī sirds ierosināšanas procesa radītā slēgtā un darbības strāva plūst caur ķermeņa tilpuma vadītāju un izplatās uz dažādām ķermeņa daļām, kā rezultātā mainās strāvas atšķirība starp dažādām cilvēka ķermeņa virsmas daļām.
Elektrokardiogramma (EKG) ir paredzēta ķermeņa virsmas potenciālu starpības reģistrēšanai reāllaikā, un elektroda jēdziens attiecas uz potenciālu starpības viļņu formas modeli starp divām vai vairākām cilvēka ķermeņa virsmas daļām, mainoties sirds ciklam. Agrāk definētie Ⅰ, Ⅱ, Ⅲ elektrodi klīniski tiek saukti par bipolāriem standarta ekstremitāšu elektrodiem.
Vēlāk tika definēti spiedienam pakļautie vienpolārie ekstremitāšu elektrodi aVR, aVL, aVF un bezelektrodu krūškurvja elektrodi V1, V2, V3, V4, V5, V6, kas ir standarta EKG elektrodi, ko pašlaik izmanto klīniskajā praksē. Tā kā sirds ir stereoskopiska, elektroda viļņu forma attēlo elektrisko aktivitāti uz vienas sirds projekcijas virsmas. Šie 12 elektrodi atspoguļos elektrisko aktivitāti uz dažādām sirds projekcijas virsmām no 12 virzieniem, un dažādu sirds daļu bojājumi var tikt vispusīgi diagnosticēti.
Pašlaik klīniskajā praksē izmantotais standarta EKG aparāts mēra EKG viļņu formu, un tā ekstremitāšu elektrodi tiek novietoti uz plaukstas locītavas un potītes, savukārt EKG monitoringa elektrodi ir līdzvērtīgi novietoti pacienta krūškurvja un vēdera rajonā, lai gan izvietojums ir atšķirīgs, tie ir līdzvērtīgi un to definīcija ir vienāda. Tāpēc EKG vadītspēja monitorā atbilst EKG aparāta vadam, un tiem ir vienāda polaritāte un viļņu forma.
Monitori parasti var uzraudzīt 3 vai 6 vadus, vienlaikus var attēlot viena vai abu vadu viļņu formu un, izmantojot viļņu formas analīzi, iegūt sirdsdarbības ātruma parametrus.. PJaudīgi monitori var uzraudzīt 12 vadus un var papildus analizēt viļņu formu, lai iegūtu ST segmentus un aritmijas gadījumus.
PašlaikEKGmonitoringa viļņu forma, tās smalkās struktūras diagnostikas spēja nav īpaši spēcīga, jo monitoringa mērķis galvenokārt ir ilgstoši un reāllaikā uzraudzīt pacienta sirds ritmu. BettasEKGAparāta pārbaudes rezultāti tiek mērīti īsā laikā noteiktos apstākļos. Tāpēc abu instrumentu pastiprinātāja joslas platums nav vienāds. EKG aparāta joslas platums ir 0,05–80 Hz, savukārt monitora joslas platums parasti ir 1–25 Hz. EKG signāls ir relatīvi vājš signāls, ko viegli ietekmē ārēji traucējumi, un dažus traucējumu veidus ir ārkārtīgi grūti pārvarēt, piemēram:
(a) Kustību traucējumi. Pacienta ķermeņa kustības izraisīs izmaiņas sirds elektriskajos signālos. Šīs kustības amplitūda un frekvence, ja tā atrodas diapazonāEKGpastiprinātāja joslas platums, instrumentu ir grūti pārvarēt.
(b)Mjoelektriskie traucējumi. Kad muskuļi zem EKG elektroda tiek līmēti, tiek ģenerēts EMG traucējumu signāls, kas traucē EKG signālu, un EMG traucējumu signālam ir tāds pats spektra joslas platums kā EKG signālam, tāpēc to nevar vienkārši notīrīt ar filtru.
(c) Augstas frekvences elektriskā naža radītie traucējumi. Ja ķirurģiskas iejaukšanās laikā tiek izmantota augstas frekvences elektrotrauma vai elektrotrauma, cilvēka ķermenim pievadītās elektriskās enerģijas radītā elektriskā signāla amplitūda ir daudz lielāka nekā EKG signāla amplitūda, un frekvences komponente ir ļoti bagātīga, tāpēc EKG pastiprinātājs sasniedz piesātināto stāvokli un EKG viļņu formu nevar novērot. Gandrīz visi pašreizējie monitori ir bezspēcīgi pret šādiem traucējumiem. Tāpēc monitora pretaugstfrekvences elektriskā naža traucējumu novēršanas daļai ir nepieciešams, lai monitors atgrieztos normālā stāvoklī 5 sekunžu laikā pēc augstfrekvences elektriskā naža izņemšanas.
(d) Elektrodu kontakta traucējumi. Jebkādi traucējumi elektriskā signāla ceļā no cilvēka ķermeņa uz EKG pastiprinātāju radīs spēcīgu troksni, kas var aizsegt EKG signālu, ko bieži izraisa slikts kontakts starp elektrodiem un ādu. Šādu traucējumu novēršana galvenokārt tiek panākta, izmantojot metodes, lietotājam katru reizi rūpīgi jāpārbauda katra detaļa, un instrumentam jābūt droši iezemētam, kas ir ne tikai labs traucējumu novēršanai, bet, vēl svarīgāk, pacientu un operatoru drošības aizsardzībai.
5. Neinvazīvaasinsspiediena mērītājs
Asinsspiediens attiecas uz asins spiedienu uz asinsvadu sieniņām. Katras sirds saraušanās un relaksācijas procesā mainās arī asins plūsmas spiediens uz asinsvadu sieniņu, un arteriālo un venozo asinsvadu spiediens ir atšķirīgs, un arī asinsvadu spiediens dažādās ķermeņa daļās ir atšķirīgs. Klīniski cilvēka ķermeņa asinsspiediena raksturošanai bieži izmanto atbilstošā sistoliskā un diastoliskā perioda spiediena vērtības artēriju asinsvados, kas atrodas vienā augstumā ar cilvēka ķermeņa augšdelmu, un to sauc attiecīgi par sistolisko asinsspiedienu (jeb hipertensiju) un diastolisko spiedienu (jeb zemu spiedienu).
Arteriālais asinsspiediens ir mainīgs fizioloģisks parametrs. Tas ir cieši saistīts ar cilvēka psiholoģisko stāvokli, emocionālo stāvokli, stāju un pozīciju mērīšanas laikā; sirdsdarbības ātrums palielinās, diastoliskais asinsspiediens paaugstinās, sirdsdarbības ātrums palēninās un diastoliskais asinsspiediens samazinās. Palielinoties sirds sitienu skaitam, sistoliskais asinsspiediens neizbēgami palielinās. Var teikt, ka arteriālais asinsspiediens katrā sirds ciklā nebūs absolūti vienāds.
Vibrācijas metode ir jauna neinvazīva arteriālā asinsspiediena mērīšanas metode, kas izstrādāta 70. gados,un tāPrincips ir izmantot aproci, lai piepūstu līdz noteiktam spiedienam, kad arteriālie asinsvadi ir pilnībā saspiesti un bloķē arteriālo asins plūsmu, un pēc tam, samazinoties aproces spiedienam, arteriālie asinsvadi demonstrēs pārmaiņu procesu no pilnīgas bloķēšanas → pakāpeniskas atvēršanās → pilnīga atvēršanās.
Šajā procesā, tā kā arteriālā asinsvadu sienas pulsācija radīs gāzes svārstību viļņus aproces gāzē, šim svārstību vilnim ir noteikta atbilstība arteriālajam sistoliskajam asinsspiedienam, diastoliskajam spiedienam un vidējam spiedienam, un izmērītās vietas sistolisko, vidējo un diastolisko spiedienu var iegūt, mērot, reģistrējot un analizējot spiediena vibrācijas viļņus aprocē gaisa izlaišanas procesā.
Vibrācijas metodes pamatprincips ir atrast regulāru arteriālā spiediena pulsu.EsFaktiskajā mērīšanas procesā pacienta kustību vai ārēju traucējumu dēļ, kas ietekmē spiediena izmaiņas aprocē, instruments nespēs noteikt regulāras artēriju svārstības, tāpēc tas var izraisīt mērījuma kļūmi.
Pašlaik daži monitori ir ieviesuši traucējumu novēršanas pasākumus, piemēram, kāpņu deflācijas metodes izmantošanu, programmatūra automātiski nosaka traucējumus un normālus artēriju pulsācijas viļņus, lai nodrošinātu zināmu traucējumu novēršanas spēju. Taču, ja traucējumi ir pārāk spēcīgi vai ilgst pārāk ilgi, šie traucējumu novēršanas pasākumi neko nevar mainīt. Tāpēc neinvazīvās asinsspiediena kontroles procesā ir jācenšas nodrošināt labus testa apstākļus, kā arī jāpievērš uzmanība aproces izmēra izvēlei, novietojumam un saišķa stingrībai.
6. Arteriālā skābekļa piesātinājuma (SpO2) monitorēšana
Skābeklis ir neaizstājama viela dzīvības procesos. Aktīvā skābekļa molekulas asinīs tiek transportētas uz audiem visā ķermenī, saistoties ar hemoglobīnu (Hb), veidojot skābekli saturošu hemoglobīnu (HbO2). Parametru, ko izmanto, lai raksturotu skābekli saturoša hemoglobīna īpatsvaru asinīs, sauc par skābekļa piesātinājumu.
Neinvazīvā arteriālā skābekļa piesātinājuma mērīšana balstās uz hemoglobīna un ar skābekli piesātinātā hemoglobīna absorbcijas īpašībām asinīs, izmantojot divus dažādus sarkanās gaismas (660 nm) un infrasarkanās gaismas (940 nm) viļņu garumus, kas iet caur audiem un pēc tam fotoelektriskais uztvērējs tos pārveido elektriskos signālos, vienlaikus izmantojot arī citus audu komponentus, piemēram, ādu, kaulus, muskuļus, venozās asinis utt. Absorbcijas signāls ir nemainīgs, un tikai HbO2 un Hb absorbcijas signāls artērijā cikliski mainās līdz ar impulsu, kas tiek iegūts, apstrādājot saņemto signālu.
Var redzēt, ka šī metode var izmērīt tikai arteriālo asiņu piesātinājumu ar skābekli, un mērīšanas nepieciešamais nosacījums ir pulsējoša arteriālā asins plūsma. Klīniski sensors tiek novietots audu daļās ar arteriālu asins plūsmu un audu biezumu, kas nav biezs, piemēram, pirkstos, kāju pirkstos, ausu ļipiņās un citās daļās. Tomēr, ja izmērītajā daļā notiek enerģiska kustība, tas ietekmēs šī regulārā pulsācijas signāla ieguvi un to nevar izmērīt.
Ja pacienta perifērā asinsrite ir ļoti slikta, tas novedīs pie arteriālās asinsrites samazināšanās mērīšanas vietā, kā rezultātā mērījumi būs neprecīzi. Ja pacienta ar smagu asins zudumu ķermeņa temperatūra mērīšanas vietā ir zema, ja uz zondi spīd spēcīga gaisma, tas var izraisīt fotoelektriskā uztvērēja darbības novirzi no normas, kā rezultātā mērījumi būs neprecīzi. Tāpēc mērījumu laikā jāizvairās no spēcīgas gaismas.
7. Elpošanas ceļā iegūtā oglekļa dioksīda (PetCO2) monitorings
Elpošanas ceļā iegūtais oglekļa dioksīds ir svarīgs monitoringa indikators anestēzijas pacientiem un pacientiem ar elpošanas vielmaiņas sistēmas slimībām. CO2 mērīšanai galvenokārt tiek izmantota infrasarkanās absorbcijas metode; tas nozīmē, ka dažādas CO2 koncentrācijas absorbē dažādu specifiskās infrasarkanās gaismas pakāpi. Ir divu veidu CO2 monitorings: galvenās plūsmas un sānu plūsmas.
Galvenās plūsmas tipa gadījumā gāzes sensors tiek ievietots tieši pacienta elpošanas gāzes vadā. CO2 koncentrācijas pārveidošana elpošanas gāzē tiek veikta tieši, un pēc tam elektriskais signāls tiek nosūtīts uz monitoru analīzei un apstrādei, lai iegūtu PetCO2 parametrus. Sānu plūsmas optiskais sensors tiek ievietots monitorā, un pacienta elpošanas gāzes paraugs tiek reāllaikā iegūts, izmantojot gāzes paraugu ņemšanas cauruli, un nosūtīts uz monitoru CO2 koncentrācijas analīzei.
Veicot CO2 monitoringu, jāpievērš uzmanība šādām problēmām: Tā kā CO2 sensors ir optisks sensors, lietošanas laikā jāpievērš uzmanība tam, lai izvairītos no nopietna sensora piesārņojuma, piemēram, pacienta sekrēcijām; Sidestream CO2 monitori parasti ir aprīkoti ar gāzes-ūdens separatoru, lai atdalītu mitrumu no elpošanas gāzes. Vienmēr pārbaudiet, vai gāzes-ūdens separators darbojas efektīvi; pretējā gadījumā mitrums gāzē ietekmēs mērījumu precizitāti.
Dažādu parametru mērīšanai ir daži grūti pārvarami trūkumi. Lai gan šiem monitoriem ir augsta intelekta pakāpe, tie pašlaik nevar pilnībā aizstāt cilvēkus, un operatori joprojām ir nepieciešami, lai tos pareizi analizētu, novērtētu un apstrādātu. Darbībai jābūt uzmanīgai, un mērījumu rezultāti ir jānovērtē pareizi.
Publicēšanas laiks: 2022. gada 10. jūnijs